|
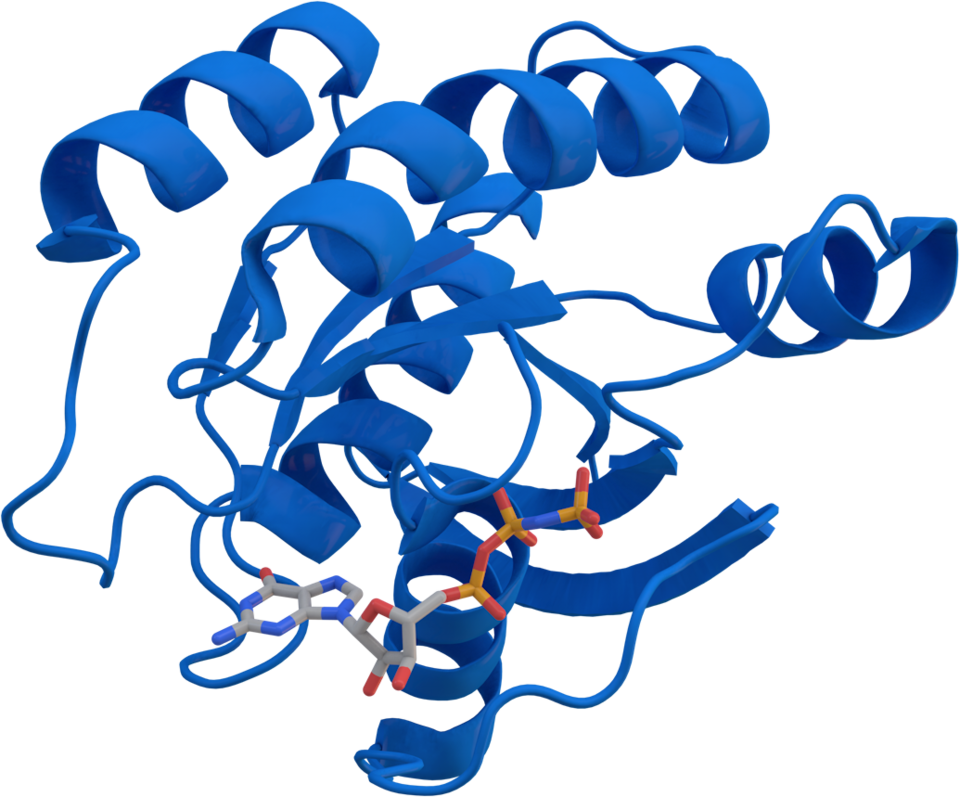
KRAS
|
Gen: Protoonkogen auf Chromosom 12p12.1.
Funktion: Kodiert für ein GTPase-Protein, das in der Signaltransduktion Zellwachstum und -differenzierung reguliert.
Lokalisation: Vorwiegend an der inneren Zellmembran, wo es Signale von Rezeptoren zu intrazellulären Effektorproteinen weiterleitet.
Erkrankungen
- Krebs: Mutationen in KRAS sind häufig in Pankreas-, Darm- und Lungenkarzinomen und führen zu unkontrolliertem Zellwachstum.
- Noonan-Syndrom: Bestimmte Keimbahnmutationen in KRAS können zu dieser Entwicklungsstörung führen.
Molekulare Merkmale
- Mutationen: Punktmutationen, insbesondere an Position 12 (z. B. G12D, G12V), beeinträchtigen die GTPase-Aktivität und führen zu konstitutiver Aktivierung.
- Signalwege: Aktiviertes KRAS beeinflusst den MAPK- und PI3K/AKT-Weg, die für Zellproliferation und -überleben entscheidend sind.
Kurz: KRAS ist ein zentrales Gen in der Zellwachstumsregulation, dessen Mutationen häufig zur Onkogenese beitragen.
|
|
Krebs
|
Krebs, medizinisch als Malignom oder maligner Tumor bezeichnet, ist eine Gruppe von Erkrankungen, die durch unkontrolliertes und autonomes Zellwachstum gekennzeichnet sind. Diese bösartigen Zellen verlieren ihre normale Wachstumsregulation, was zu einer Invasion in umliegende Gewebe und möglicherweise zur Bildung von Metastasen (Tochtergeschwülsten) in entfernten Organen führt.
Krebs entsteht durch genetische Mutationen und epigenetische Veränderungen, die wichtige zelluläre Prozesse stören, darunter Zellteilung, Apoptose (programmierter Zelltod) und DNA-Reparatur. Diese Veränderungen führen zu einer Ansammlung abnormaler Zellen, die in der Lage sind, das körpereigene Gewebe zu durchdringen und zu zerstören. Krebs umfasst eine Vielzahl von Erkrankungen, die sich in ihrer Biologie, dem betroffenen Gewebe und der Prognose unterscheiden, aber alle teilen die Fähigkeit zur unkontrollierten Zellvermehrung und zur potenziellen Metastasierung.
Synonyms -
Malignom, maligner Tumor, maligne Neoplasie, Malignome
|
|
kribriform
|
Kribriform beschreibt in der Pathologie und Histologie ein Wuchsmuster, bei der Tumorzellen in siebartigen, löchrigen Mustern angeordnet sind. Dieses Erscheinungsbild tritt häufig bei bestimmten Karzinomen auf, wie etwa beim kribriformen Adenokarzinom der Prostata oder der Brustdrüse, und weist auf das Vorliegen zahlreicher kleiner Hohlräume oder Lumina hin, die von Tumorzellen umgeben sind. Kribriforme Strukturen gelten als histopathologisches Merkmal, das bei der Diagnose und Charakterisierung von Tumoren hilfreich sein kann.
Synonyms -
kribriformes,kribriformen
|
|
Kryptenabszess
|
Kryptenabszess bezeichnet eine Akkumulation von neutrophilen Granulozyten im Lumen einer Kolonkrypte, oft als Folge einer aktiven Entzündung. Kryptenabszesse sind ein wichtiges histologisches Zeichen für verschiedene Darmerkrankungen.
Histologie
- Dichtes Aggregat von neutrophilen Granulozyten im Kryptenlumen
- Oft begleitende Kryptitis (Neutrophileninfiltration ins Kryptenepithel)
- Teilweise Kryptenruptur mit nachfolgender Ulzeration
Assoziierte Erkrankungen
Klinische Relevanz
- Wichtiger histologischer Marker für eine aktive Kolitis
- Typisches Zeichen einer Colitis ulcerosa (flächige Verteilung, Kryptendeformation)
- Hilft in der Differentialdiagnose zwischen infektiösen und chronisch-entzündlichen Darmerkrankungen:
Synonyms -
Kryptenabszesse
|
|
Kryptitis
|
Kryptitis bezeichnet eine Entzündung der Kolonkrypten, die histologisch durch eine Infiltration von neutrophilen Granulozyten in das Kryptenepithel gekennzeichnet ist. Sie ist ein unspezifisches Zeichen für eine entzündliche Reaktion der Darmschleimhaut.
Histologie
- Neutrophile Granulozyten in den Kryptenepithelzellen
- Begleitende lymphoplasmazelluläre Entzündung in der Lamina propria
- Oft mit Kryptenhyperplasie oder Erosionen assoziiert
Assoziierte Erkrankungen
Klinische Relevanz
- Histologisches Zeichen einer aktiven Entzündung
- Kann mit Kryptenabszessen (Ansammlung von Neutrophilen im Kryptenlumen) assoziiert sein
- Bei infektiösen Kolitiden meist diffus, bei CED oft fokal oder segmental ausgeprägt
|
|
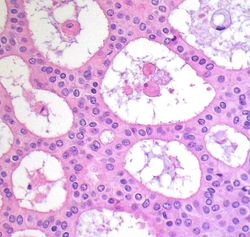
Kryptokokkose
|
Die Kryptokokkose ist eine systemische Pilzinfektion, verursacht durch Cryptococcus neoformans oder Cryptococcus gattii. Sie betrifft v. a. immungeschwächte Patienten und zeigt sich häufig pulmonal oder zerebral.
Erreger
- Cryptococcus neoformans: Häufigster Erreger bei HIV/AIDS
- Kapsel: Polysaccharidkapsel, immunmodulierend, wichtiges Färbungsziel
- Vorkommen: Weltweit; C. neoformans v. a. bei immunsupprimierten Patienten, C. gattii eher bei Immunkompetenten in tropischen/subtropischen Regionen
Histologie
- Rundliche Hefezellen mit klarer Kapsel, oft schlecht sichtbar in HE
- Nachweis mit Grocott, PAS und Mucicarmin
- ZNS: „Soap-bubble“-Muster bei meningoenzephalitischem Verlauf
Klinische Manifestation
- ZNS: Kryptokokkenmeningitis – Leitsymptom bei schwerer Immunsuppression
- Lunge: Infiltrate, Knötchen oder asymptomatischer Befund
Diagnostik und Relevanz
- Histologie: Schneller Nachweis bei disseminierter Infektion
- Liquor/Serum: Antigen-Schnelltest, Kultur, PCR
- Therapie: Amphotericin B + Flucytosin, anschließend Fluconazol
|
|
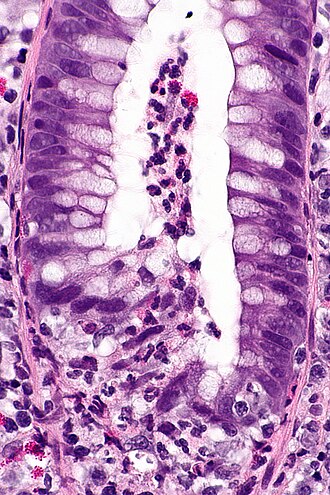
Kryptosporidiose
|
Die Kryptosporidiose ist eine protozoäre Darminfektion, verursacht durch Kryptosporidien (v. a. Cryptosporidium parvum). Sie führt zu selbstlimitierenden Durchfällen bei Immunkompetenten und zu schweren, chronischen Verläufen bei immungeschwächten Patienten (z. B. HIV/AIDS).
Erreger und Infektionsweg
- Erreger: Cryptosporidium parvum, C. hominis
- Übertragung: Fäkal-oral (kontaminiertes Wasser, Lebensmittel, Kontakt mit Tieren)
- Reservoir: Mensch, Wiederkäuer (v. a. Kälber)
- Vorkommen: Weltweit; häufig in Entwicklungsländern und bei immunsupprimierten Patienten
Histologie
- Rundliche bis leicht ovale Oozysten (4–6 µm) auf dem Bürstensaum von Enterozyten
- Nachweis mit Ziehl-Neelsen (modifiziert), PAS, Immunfärbung
- Mukosale Entzündung, Krypthyperplasie, z. T. Epithelnekrose
Klinische Manifestation
Diagnostik und Relevanz
- Nachweis: Oozysten im Stuhl (Ziehl-Neelsen, Immunoassay, PCR)
- Therapie: Nitazoxanid (eingeschränkt wirksam), symptomatisch; HAART bei HIV
- Relevanz: AIDS-definierende Erkrankung
Synonyms -
Cryptosporidiose
|
|
Lebenszeitrisiko
|
Das Lebenszeitrisiko bezeichnet die Wahrscheinlichkeit, dass eine Person im Laufe ihres Lebens eine bestimmte Krankheit entwickelt oder ein bestimmtes Ereignis (z. B. einen Herzinfarkt) erlebt. Es wird meist als prozentualer Wert angegeben und bezieht sich auf das Risiko von der Geburt bis zum Lebensende. In der Onkologie wird das Lebenszeitrisiko häufig genutzt, um das Risiko für die Entwicklung bestimmter Krebsarten darzustellen, und berücksichtigt sowohl genetische als auch umweltbedingte Faktoren, die im Laufe des Lebens auf eine Person einwirken können.
|
|
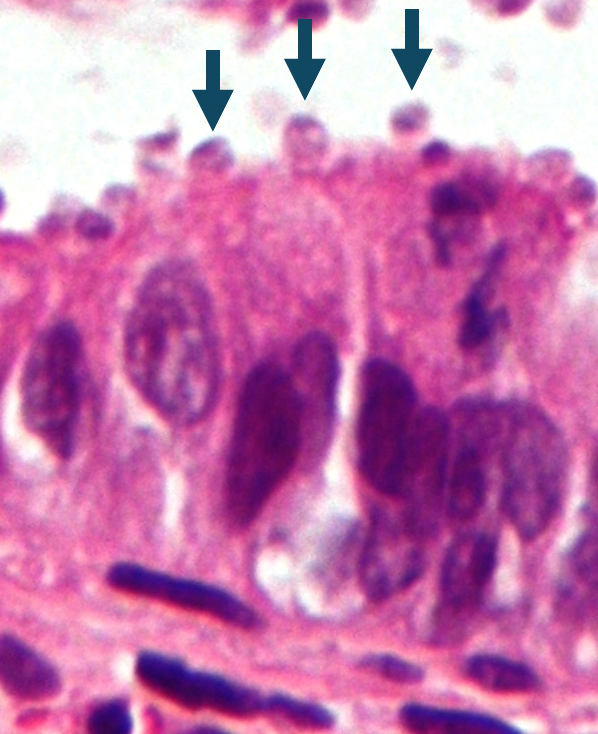
Leberabszess
|
Leberabszesse sind lokalisierte, eitrige Einschmelzungen im Leberparenchym, ausgelöst durch bakterielle, parasitäre oder mykotische Erreger. Sie stellen eine potenziell schwerwiegende Komplikation abdomineller oder systemischer Infektionen dar.
Pathogenese
- Pyogene Abszesse: häufig verursacht durch Enterobakterien (z. B. E. coli), Streptokokken, Klebsiella pneumoniae oder Anaerobier – oft über hämatogene Streuung oder biliären Reflux.
- Amoebenabszesse: durch Entamoeba histolytica, meist nach intestinaler Infektion mit hämatogener Leberbesiedlung.
- Mykotische Abszesse: v. a. bei Immunsuppression durch Candida spp. oder Aspergillus spp..
Histologie
Diagnostik und Therapie
- Bildgebung (Ultraschall, CT), ggf. Punktion zur Erregerdiagnostik.
- Behandlung: Antibiotika (breit → gezielt), ggf. Drainage, bei Amoeben Metronidazol, bei Mykosen Antimykotika.
Synonyms -
Leberabszesse
|
|
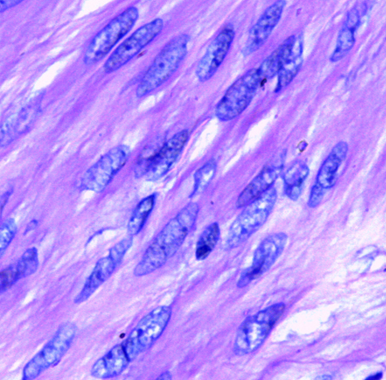
Leiomyom
|
Ein Leiomyom ist ein gutartiger Tumor des glatten Muskelgewebes und tritt häufig im Myometrium des Uterus auf.
Pathologie
- Makroskopisch: grau-weiße, feste Knoten, meist gut umschrieben, whirliger Schnittflächenaspekt
- Histologisch: gleichmäßige, spindelige glatte Muskelzellen in Bündeln, keine Atypien, keine Nekrosen, niedrige Mitoserate
- Subtypen: konventionelles Leiomyom, zellreiches Leiomyom, atypisches (symplastisches) Leiomyom
Immunphänotyp
- positiv: Desmin, SMA (glatte Muskel-Aktin), H-Caldesmon, Östrogen- und Progesteronrezeptoren
- negativ: z. B. CD117, DOG1 (hilfreich zur Abgrenzung von GIST)
Klinische Relevanz
Synonyms -
Leiomyome,Myom,Myome,Leiomyomen,Myomen
|
|
Leishmaniose
|
Die Leishmaniose ist eine protozoäre Infektion, verursacht durch Leishmania spp.. Sie tritt in kutaner, mukokutaner und viszeraler Form auf und betrifft vor allem tropische und subtropische Regionen.
Erreger und Übertragung
- Leishmania donovani-Komplex: Viszerale Leishmaniose (Kala-Azar)
- Leishmania tropica, major: Kutan (z. B. „Orientbeule“)
- Leishmania braziliensis: Mukokutan
- Übertragung (Promastigoten): Stich der Sandmücke (Phlebotomus, Lutzomyia)
- Reservoirwirte: Hunde, Nagetiere, Wildtiere
- Vorkommen: Tropen, Subtropen und Mittelmeerraum; viszerale Form v. a. in Indien, Ostafrika, Brasilien
Histologie
Klinische Manifestationen
- Kutan: Ulzera mit zentraler Nekrose
- Mukokutan: Zerstörung von Nasen-/Mundschleimhaut
- Viszeral: Fieber, Hepatosplenomegalie, Panzytopenie
Diagnostik und Relevanz
- Histologie: Direktnachweis in Haut-, KM-, Leber- oder Milzbiopsien
- Giemsa: Sensitiv für intrazelluläre Parasiten
- Therapie: Amphotericin B (viszeral), Miltefosin (kutane Formen) u.a.
Synonyms -
Leishmanien
|
|
Lewis-System
|
Lewis-Antigene sind erythrozytäre und sekretorische Glykoproteine, die zur ABO-Blutgruppensystem-assoziierten Lewis-Antigenfamilie gehören. Sie entstehen durch die enzymatische Modifikation von H-Antigenen durch Fucosyltransferasen und sind vor allem in Sekreten, auf Epithelien und in geringerem Maße auf Erythrozyten vorhanden.
Wichtige Lewis-Antigene
- Lea: Erstes Produkt der FUT3 (Lewis-Gen)-kodierten Fucosylierung, exprimiert bei Lewis-positiven (Le a+b−) Individuen
- Leb: Zweites Produkt, benötigt zusätzlich eine FUT2 (Secretor-Gen)-Aktivität; exprimiert bei Le a−b+ Individuen
- Lewis-negative (Le a−b−): Fehlen der FUT3-Funktion, häufiger in bestimmten Ethnien
Klinische Relevanz
- Onkologie: Lewis-Antigene (z. B. CA19-9 = sialyl-Lea) sind Tumormarker für Pankreas- und Magenkarzinome
- Transfusionsmedizin: Lewis-Antikörper sind meist IgM-Antikörper und klinisch selten hämolytisch
- Mikrobiologie: Bestimmte Pathogene (z. B. Helicobacter pylori) nutzen Lewis-Antigene als Adhäsionsrezeptoren
Synonyms -
Lewis-B-Antigene
|
|
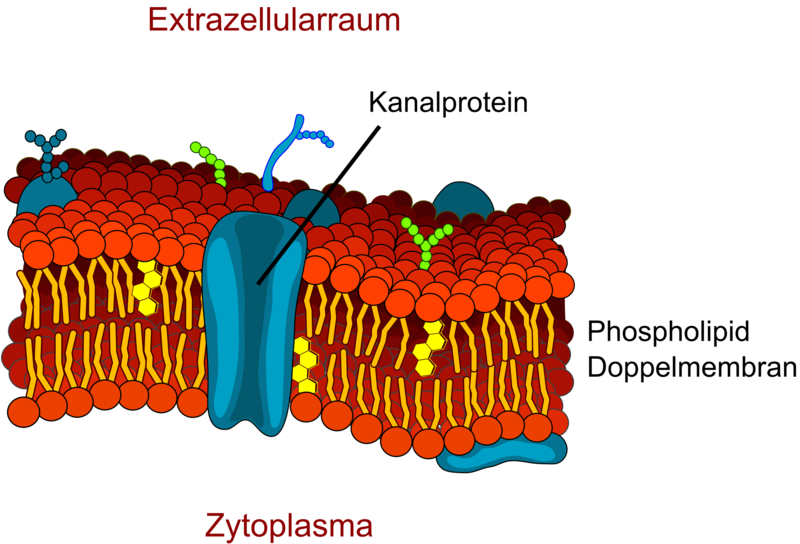
Lipidmembran
|
Die Lipidmembran, auch zelluläre Biomembran oder Zellmembran genannt, ist eine doppelschichtige Struktur aus Lipiden, die jede Zelle und viele Organellen umgibt. Sie besteht primär aus Phospholipiden, die sich mit ihren hydrophilen Köpfen nach außen und ihren hydrophoben Fettsäureketten nach innen anordnen.
Struktur und Bestandteile
- Phospholipide: Hauptkomponente, bilden die Lipiddoppelschicht
- Cholesterin: Reguliert Fluidität und Stabilität der Membran
- Proteine: Integrale und periphere Membranproteine übernehmen Transport-, Rezeptor- und Enzymfunktionen
- Kohlenhydrate: Als Glykoproteine/-lipide an der Außenseite zur Zell-Zell-Erkennung
Funktion
- Barriere zwischen intra- und extrazellulärem Raum
- Steuerung des Stoffaustauschs (z. B. Ionen, Nährstoffe, Signalmoleküle)
- Signaltransduktion über membranständige Rezeptoren
- Verankerung des Zytoskeletts und Zellinteraktionen
Klinische Relevanz
- Veränderungen der Lipidmembranstruktur oder -zusammensetzung spielen eine Rolle bei Apoptose, Tumorentstehung, Vireninvasion (z. B. HIV, SARS-CoV-2) und neurodegenerativen Erkrankungen.
Synonyms -
Zellmembran
|
|
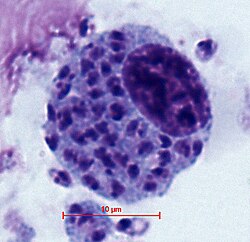
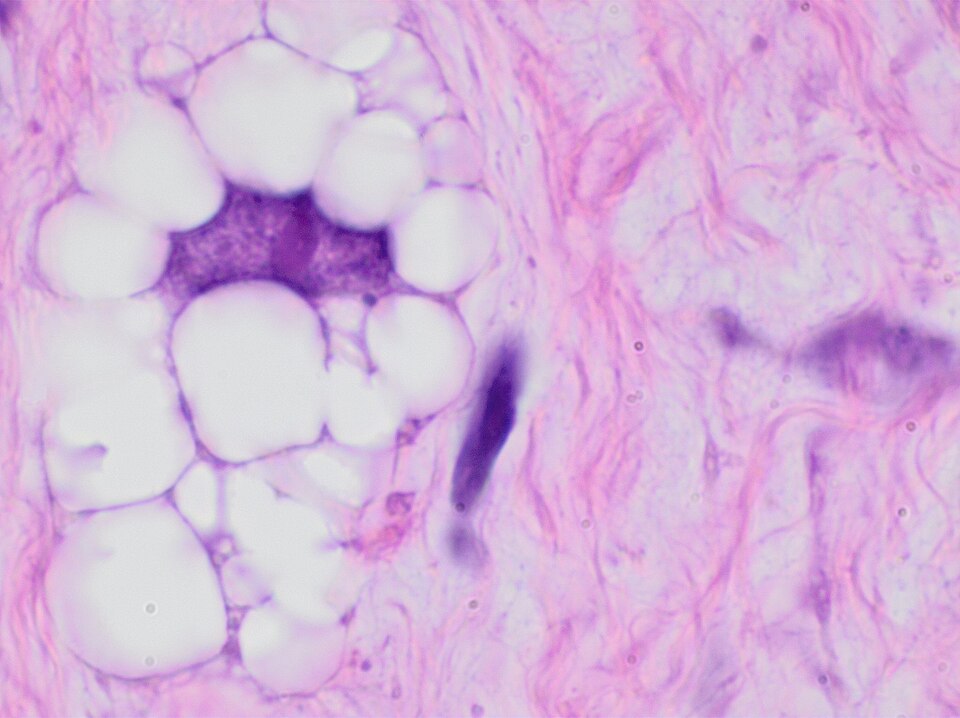
Lipoblast
|
Lipoblasten sind unreife Vorläuferzellen des Fettgewebes, meist mit plurivakuolärem Zytoplasma und randständigem, eingebuchtetem Zellkern („Siegelringform“). Sie sind physiologisch selten sichtbar, pathologisch jedoch v. a. bei bestimmten lipogenen Tumoren diagnostisch relevant.
Morphologie
- Spindel- bis polygonale Zellen mit ein- oder plurivakuolärem Zytoplasma
- Verdrängter, oft eingebuchteter oder hyperchromatischer Zellkern
- Immunhistochemisch: meist S100+, je nach Entität auch MDM2, CDK4 oder PLAG1 positiv
Tumoren mit Lipoblasten
- Lipoblastom (PLAG1-Rearrangement): benigne, v. a. Säuglinge/Kleinkinder
- Chondroides Lipom (6p21-Rearrangement): selten, gutartig, chondroid-myxoides Stroma
- Gut differenziertes Liposarkom / ALT (MDM2/CDK4-Amp.): vereinzelt Lipoblasten, lokal aggressiv
- Myxoides Liposarkom (FUS-DDIT3-Fusion): typische Lipoblasten, kapilläres Stroma
- Dedifferenziertes Liposarkom (MDM2/CDK4-Amp.): aggressive Komponente mit Lipoblasten möglich
- Pleomorphes Liposarkom (komplexe Aberrationen): bizarre, hochatypische Lipoblasten
- Atyp. spindelzelliger/pleomorpher lipomatöser Tumor (keine MDM2/CDK4-Amp.): Lipoblasten-ähnlich, niedrige Malignität
Differenzialdiagnose
- Reifer Adipozyt: groß, monovakuolär, ohne Atypie
- Schaumzelle: CD68+, kein Lipoblast
Synonyms -
Lipoblasten
|
|
Lipofuszin
|
Lipofuszin ist ein intrazelluläres Alterungspigment, das sich v. a. in langlebigen Zellen wie Herz-, Leber- und Nervenzellen ansammelt. Es besteht aus oxidierten Lipid- und Proteinresten und gilt als Marker für zellulären Verschleiß oder chronischen oxidativen Stress.
Entstehung
- Abbauprodukte aus autophagierten Zellorganellen (v. a. Mitochondrien, Membranlipide)
- Unvollständiger lysosomaler Abbau → akkumulierter Abfallstoff
- Zunehmende Bildung bei Alterung, oxidativem Stress, Hypoxie oder zellulärer Atrophie
Histologie
- Fein körnige, gelb-bräunliche Pigmente im Zytoplasma, perinukleär lokalisiert
- Stark lipidhaltig, nicht eisenhaltig
- Nachweis: HE (schwach), Sudan-Schwarz, Ölrot, Autofluoreszenz
Klinische Relevanz
- Kein pathologisches Pigment, sondern alters- oder belastungsassoziiert
- Vermehrung bei chronischem Zellstress, z.B. bei Herzinsuffizienz oder Leberatrophie
- Differenzialdiagnose zu Hämosiderin (nicht Berliner-Blau-positiv) und Melanin
|
/Kryptokokkose/Mikroskopie/Kryptokokkose_Lunge_CCSA30.jpg)
/Leberabszess/Makroskopie/Leberabszess_Entamoeba_PD.jpg)