|
B7-Proteine
|
B7 ist eine Familie kostimulatorischer und inhibitorischer Liganden, die auf antigenpräsentierenden Zellen ( APCs) exprimiert werden. Sie regulieren die T-Zell-Aktivierung durch Interaktion mit **CD28** und ** CTLA-4** auf T- Zellen.
Wichtige B7-Moleküle und ihre Rezeptoren
- CD80 (B7-1) und CD86 (B7-2):
- B7-H1 (PD-L1) und B7-DC (PD-L2):
- Interaktion mit **PD-1** → Hemmung der T-Zell-Aktivität
- Wichtiger Mechanismus zur Immunevasion von Tumoren
- B7-H3 (CD276):
- Immunmodulatorische Funktion, Überexpression in Tumoren
- Potentielles Ziel für Immuntherapie
- B7-H4 (VTCN1):
- Hemmung der T-Zell-Aktivierung
- Überexpression in verschiedenen Tumoren
Pathologische Relevanz
- Autoimmunität: Dysregulation der B7-CD28/CTLA-4-Achse kann zu Autoimmunerkrankungen beitragen.
- Tumorimmunologie: Tumoren nutzen B7-H1 (PD-L1) zur Immunevasion.
- Checkpoint-Inhibitoren: Anti-CTLA-4 (Ipilimumab) und Anti-PD-1/PD-L1-Therapien (Pembrolizumab, Atezolizumab) blockieren inhibitorische Signale und reaktivieren die Immunantwort.
Synonyms -
B7,B7-1,B7-2
|
|
Bakterien
|
Bakterien sind prokaryotische Mikroorganismen, die keinen Zellkern besitzen und in verschiedenen ökologischen Nischen des menschlichen Körpers vorkommen. Sie können kommensal, symbiotisch oder pathogen sein.
Physiologische Rolle
- Normale Mikrobiota: Besiedelt Haut, Darm, Mund, Urogenitaltrakt und trägt zur Homöostase bei.
- Verdauung: Fermentation unverdaulicher Kohlenhydrate → Produktion von kurzkettigen Fettsäuren (SCFA).
- Immunmodulation: Interaktion mit dem mukosalen Immunsystem, Förderung der Toleranz.
- Vitaminsynthese: Produktion von Vitamin K und B-Vitaminen im Darm.
Pathogene Bakterien
- Opportunistische Erreger: Normalflora, die unter Immunsuppression pathogen wird (z. B. Escherichia coli, Staphylococcus aureus).
- Obligat pathogene Bakterien: Verursachen immer Erkrankungen (z. B. Mycobacterium tuberculosis, Treponema pallidum).
- Toxinbildner: Exotoxine (z. B. Clostridium botulinum) oder Endotoxine (LPS bei gramnegativen Bakterien).
Klinische Relevanz
- Gleichgewicht der Mikrobiota essenziell für Gesundheit → Dysbiose assoziiert mit Erkrankungen (z. B. CED, metabolisches Syndrom).
- Antibiotikatherapie gezielt gegen pathogene Bakterien, Risiko für Resistenzentwicklung.
- Probiotische und präbiotische Strategien zur Modulation der Mikrobiota in Forschung und Therapie.
Synonyms -
Bakterium,bakteriell,bakterielle,bakterielles
|
|
Ballaststoffe
|
Ballaststoffe sind unverdauliche pflanzliche Polysaccharide, die eine zentrale Rolle in der Darmgesundheit und Krankheitsprävention spielen. Sie werden in lösliche (z. B. Pektine) und unlösliche (z. B. Zellulose) Ballaststoffe unterteilt.
Physiologische Effekte
- Erhöhte Stuhlmasse: Beschleunigte Darmpassage, verminderte Kontaktzeit potenzieller Karzinogene
- Fermentation im Kolon: Produktion von kurzkettigen Fettsäuren (SCFA) → entzündungshemmende Wirkung
- Bindung von Gallensäuren: Reduzierte sekundäre Gallensäuren, die karzinogen wirken können
Pathologische Relevanz
- Kolorektales Karzinom: Schutz durch Verdünnung karzinogener Substanzen und Förderung gesunder Mikrobiota
- Divertikulose: Unzureichende Ballaststoffzufuhr fördert intraluminalen Druckanstieg → Divertikelbildung
- Diabetes mellitus: Lösliche Ballaststoffe verlangsamen Glukoseaufnahme, verbessern Insulinsensitivität
- Atherosklerose: Senkung des LDL-Cholesterins durch Bindung von Gallensäuren
Pathologische Veränderungen bei Ballaststoffmangel
- Atrophie der Kolonschleimhaut: Reduzierte SCFA-Produktion, beeinträchtigte Barrierefunktion
- Dysbiose: Veränderung der Mikrobiota, erhöhte proinflammatorische Signalwege
- Obstipation: Verlängerte Darmpassagezeit, erhöhte Toxinresorption
Klinische Relevanz
Synonyms -
ballaststoffreiche Ernährung,ballaststoffarme,Ballaststoffen,Ballaststoffe
|
|
Basalmembran
|
Die Basalmembran ist eine dünne, spezialisierte Schicht aus extrazellulärer Matrix, die Epithelien und Endothelien von darunterliegendem Bindegewebe abgrenzt. Sie spielt eine zentrale Rolle bei der Gewebestruktur, Zelladhäsion und Signalübertragung.
Die Basalmembran besteht aus zwei Hauptschichten:
- Lamina rara (auch Lamina lucida): Enthält vorwiegend Laminine, die Zellrezeptoren wie Integrine binden.
- Lamina densa: Besteht hauptsächlich aus Kollagen Typ IV, das ein netzartiges Gerüst bildet, sowie Proteoglykanen (z. B. Perlecan) und Glykoproteinen (z. B. Nidogen).
Zusammen gewährleisten diese Proteine mechanische Stabilität und eine selektive Filtrationsbarriere, z. B. in der Niere. Veränderungen oder Defekte in Basalmembran-Proteinen sind mit Erkrankungen wie Tumorinvasion und Autoimmunerkrankungen (z. B. Goodpasture-Syndrom) assoziiert.
|
|
Basalzellhyperplasie
|
Basalzellhyperplasie bezeichnet eine reaktive, gutartige Vermehrung der basalen Zellschicht des Plattenepithels.
Histologie
- Verdickung der basalen/parabasalem Zelllagen mit erhöhter Zellzahl
- Basophile Zellkerne, meist ohne Atypien
- Beibehaltung der epithelialen Reifung in oberen Schichten
- Keine invasive Komponente
Häufige Lokalisationen
- Ösophagus: Bei Refluxösophagitis, oft zusammen mit Papillenelongation und intraepithelialen Entzündungszellen
- Prostata: Im Rahmen der benigne Prostatahyperplasie (BPH), kann mikroskopisch mit Karzinom verwechselt werden
- Haut: Z. B. in aktinischen Keratosen oder chronisch irritierten Arealen
Klinische Relevanz
- Typischer reaktiver Befund, keine Neoplasie
- Wichtiges Unterscheidungskriterium zu präkanzerösen oder neoplastischen Veränderungen
- Histologische Kontextbeurteilung entscheidend (z. B. Dysplasie, Entzündung, Reifung)
|
|
Basophile
|
„Basophil“ bezeichnet in der Histologie Strukturen, die sich bei basischer Färbung, insbesondere mit Hämatoxylin in der HE-Färbung, dunkelblau bis violett anfärben. Sie besitzen eine hohe Affinität zu basischen (kationischen) Farbstoffen aufgrund ihres hohen Gehalts an sauren (anionischen) Molekülen, wie z. B. DNA, RNA oder ribosomaler Substanz.
Basophile Strukturen
- Zellkerne: Aufgrund der dichten DNA (Chromatin)
- Ribosomenreiche Areale: z. B. raues endoplasmatisches Retikulum in plasmazytoiden Zellen
- Kalk oder Matrixbestandteile: z. B. dystroph verkalkte Granula (teilweise basophil)
Typische Färbungen
- Hämatoxylin: färbt basophile Strukturen blau (z. B. Zellkerne, RNA-reiches Zytoplasma)
- Giemsa-, May-Grünwald-, Toluidinblau: ebenfalls basophile Farbstoffe für Spezialfärbungen
Pathologische Bedeutung
Synonyms -
Basophilie,basophile,basophiles,basophiler
|
|
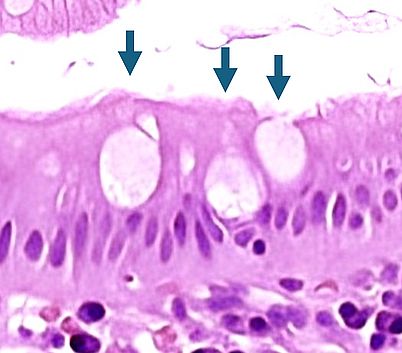
Becherzellen
|
Becherzelle
Becherzellen sind spezialisierte schleimproduzierende Epithelzellen, die in den Schleimhäuten des Darms, der Atemwege und des Konjunktivalepithels vorkommen. Sie sind essenziell für den Schutz der Schleimhäute durch die Produktion von Muzinen.
Morphologie und Lokalisation
- Vorkommen im Dünndarm, Kolon und Atemwegsepithel
- Basaler Zellkern, große, muköse Vakuolen mit Schleimstoffen im apikalen Zytoplasma
- Histologie: Hell erscheinend im HE-Schnitt, PAS-positiv durch Mukopolysaccharide
Molekulare Eigenschaften
- Produktion von Muzinen (MUC2 im Darm, MUC5AC in den Atemwegen)
- Regulation durch entzündliche Signalwege (IL-13, TNF-α) und bakterielle Reize
- Wichtige Rolle bei der Schleimhautbarriere und Immunantwort
Klinische Relevanz
- Becherzell-Depletion: Reduktion der Schleimschicht bei chronisch-entzündlichen Darmerkrankungen (CED)
- Becherzell-Hyperplasie: Erhöhte Schleimproduktion bei chronischer Entzündung oder Asthma bronchiale
- Intestinale Metaplasie: Ersatz des Magenschleimhautepithels durch Becherzellen als präkanzeröse Veränderung (z. B. Barrett-Ösophagus)
Synonyms -
Becherzellzahl
|
|
Bikarbonat
|
Das Bikarbonat- bzw. Hydrogenkarbonat-Ion (HCO₃⁻) ist ein wichtiger Bestandteil des extrazellulären Puffersystems und spielt eine zentrale Rolle in der Säure-Basen-Homöostase. Es neutralisiert überschüssige Säuren und wird in verschiedenen Organen aktiv reguliert, u. a. in Niere, Pankreas und Magen.
Funktion im Magen
- Bikarbonat wird von oberflächlichen Epithelzellen und Nebenzellen des Magens sezerniert.
- Es neutralisiert die Magensäure (HCl) lokal in der Schleimschicht auf der Epitheloberfläche (mukosaler Schutzmechanismus).
- Schützt die Magenschleimhaut vor Selbstverdauung durch peptische Enzyme und Säure.
Pathologische Relevanz
- Bei Störungen der Bikarbonatproduktion oder Schleimschichtintegrität (z. B. durch NSAR, H. pylori) → Gefahr von Erosionen, Ulzera und Gastritis.
- Chronische Entzündungen oder Ischämien können die Bikarbonatsekretion vermindern und die Schleimhautbarriere schwächen.
- Im pankreatobiliären System ist Bikarbonat ebenfalls entscheidend zur Neutralisation des sauren Chymus aus dem Magen – bei Insuffizienz → Schleimhautreizung im Duodenum.
Klinische Relevanz
- Wichtiger Faktor bei der Ulkusprophylaxe und beim Verständnis säurebedingter Schleimhautläsionen.
- Bikarbonat ist auch Bestandteil vieler Antazida und spielt eine Rolle in der systemischen pH-Regulation.
Synonyms -
Bikarbonatsekretion,Bikarbonat-Sekretion
|
|
Bilirubin
|
Bilirubin ist ein gelb-bräunliches Abbauprodukt des Hämoglobins, das vor allem in der Milz, Leber und im Knochenmark entsteht. Es dient als diagnostischer Marker für Leberfunktion, Hämolyse und Gallenabflussstörungen.
Entstehung
- Abbau von Erythrozyten → Hämoglobin → Häm → Biliverdin → Bilirubin
- Initial entsteht unkonjugiertes (indirektes) Bilirubin – fettlöslich, an Albumin gebunden (90%)
- In der Leber konjugiert mit Glucuronsäure durch UDP-Glucuronyltransferase → konjugiertes (direktes) Bilirubin, wasserlöslich
Laborwerte (Serum)
- Gesamtbilirubin: 0,3–1,2 mg/dl (5–20 µmol/l)
- Direktes (konjugiertes) Bilirubin: < 0,2–0,3 mg/dl
- Indirektes Bilirubin: ergibt sich aus Differenz (gesamt – direkt)
Klinische Bedeutung
- Erhöhtes unkonjugiertes Bilirubin: z. B. bei Hämolyse, Neugeborenengelbsucht, Morbus Gilbert
- Erhöhtes konjugiertes Bilirubin: z. B. bei Cholestase, Hepatitis, biliärer Obstruktion
- Bei Überschreitung der Albuminbindungskapazität → Ikterus (Gelbfärbung von Haut/Skleren)
- Hereditäre Störungen: z. B. Gilbert-Syndrom, Crigler-Najjar-Syndrom, Dubin-Johnson-Syndrom, Rotor-Syndrom
Pathologische Relevanz
- Diagnostikum bei hepatischen, hämolytischen und posthepatischen Gelbsuchtformen
- Histologisch nachweisbar bei Cholestase: Gallenfarbstoffe in Hepatozyten und Gallengängen
- Unkonjugiertes Bilirubin ist neurotoxisch (z. B. bei Kernikterus im Neugeborenen)
|
|
Biliverdin
|
Biliverdin ist ein grünliches Abbauprodukt des Häms, das bei der Verarbeitung von Hämoglobin entsteht. Es ist eine Zwischenstufe im Abbauweg des Häm zu Bilirubin und entsteht durch die enzymatische Spaltung der Hämgruppe.
Entstehung
- Bildung durch das Enzym Hämoxygenase aus Häm
- Begleitprodukte: CO (Kohlenmonoxid) und freies Fe²⁺
- Biliverdin wird anschließend durch Biliverdin-Reduktase zu Bilirubin reduziert
Pathophysiologische Bedeutung
- Grünliche Verfärbung z. B. im Randbereich älterer Hämatome
- Schritt im physiologischen Erythrozytenabbau (Retikuloendotheliales System)
- Hat antioxidative Eigenschaften, keine toxische Wirkung im Organismus
|
|
Billroth-II-Operation
|
Die Billroth-II-Operation (auch Gastrojejunostomie) ist ein chirurgisches Verfahren, bei dem nach Resektion des unteren Magenteils (distale Gastrektomie) der verbleibende Magen mit einer Schlinge des Jejunums anastomosiert wird. Sie wird heute nur noch selten durchgeführt.
Indikationen
Chirurgisches Prinzip
- Resektion des Antrums und ggf. Anteils des Korpus
- End-zu-Seit-Anastomose zwischen Magenstumpf und Jejunum
- Das Duodenum wird blind verschlossen (kein Nahrungskontakt mehr)
Komplikationen
- Dumping-Syndrom (früh/spät)
- Alkalische Refluxgastritis durch Galle- und Pankreassekret
- Anastomosenulkus im Jejunum
- Malabsorption und Vitamin-B12-Mangel
Histopathologische Aspekte
Synonyms -
Billroth-II-Operationen
|
|
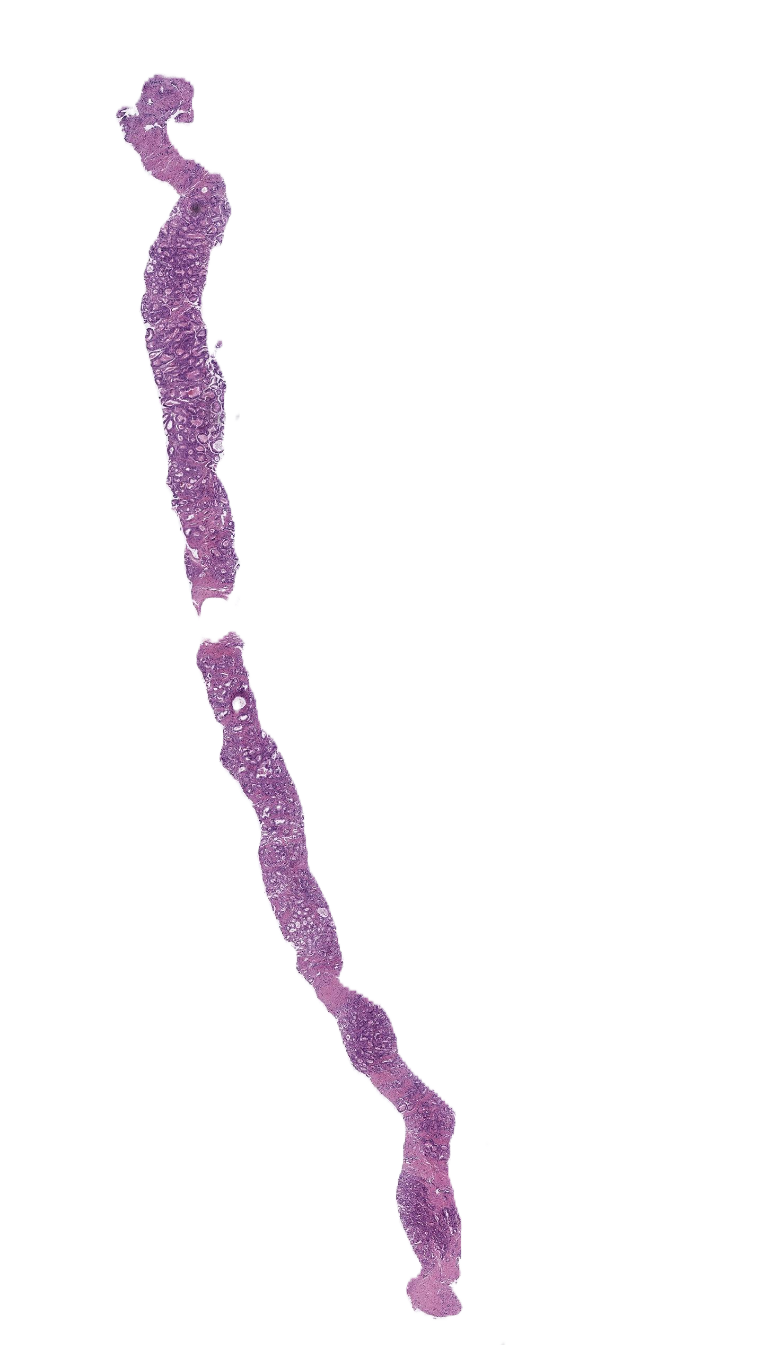
Biopsie
|
Eine Biopsie ist ein diagnostisches Verfahren, bei dem Gewebe oder Zellen aus einem lebenden Organismus entnommen werden, um sie mikroskopisch oder molekular zu untersuchen. Ziel ist die Diagnosestellung oder Abklärung pathologischer Veränderungen wie Tumoren, Entzündungen oder degenerativen Prozessen.
Arten der Biopsie:
- Nadelbiopsie/Stanzbiopsie: Entnahme mit einer Hohlnadel, z. B. bei Brust- oder Prostatatumoren.
- Exzisionsbiopsie: Vollständige Entfernung einer auffälligen Gewebestruktur.
- Inzisionsbiopsie: Teilweise Entnahme von Gewebe aus einer Läsion.
- Feinnadelaspiration: Entnahme von Zellen mittels dünner Nadel, häufig bei Lymphknoten oder Schilddrüsen.
Die Biopsie ist ein essenzielles Verfahren in der Pathologie, um definitive Diagnosen zu stellen, Therapieentscheidungen zu treffen und die Prognose zu bewerten.
Synonyms -
bioptisch,Biopsien,Dünndarmbiopsie
|
|
Blähungen
|
Blähungen (medizinisch: Flatulenz) bezeichnen die vermehrte Ansammlung und Abgabe von Gasen im Gastrointestinaltrakt, meist infolge gesteigerter bakterieller Fermentation oder gestörter Resorption im Darm.
Pathogenese
- Entstehung durch mikrobielle Zersetzung nicht resorbierter Kohlenhydrate im Kolon (z. B. bei Laktoseintoleranz, Ballaststoffen).
- Luftschlucken (Aerophagie) oder vermehrte Kohlensäureaufnahme (z. B. kohlensäurehaltige Getränke).
- Störung der gastrointestinalen Motilität oder Dysbiose (z. B. Reizdarmsyndrom, SIBO).
Klinische Relevanz
- Häufige Symptome: abdominelles Druckgefühl, Völlegefühl, Flatulenz, meteoristische Aufblähung.
- Oft funktionell (harmlos), kann aber auch Hinweis auf Malabsorption, Enzymdefekte oder organische Erkrankungen (z. B. Pankreasinsuffizienz, Zöliakie) sein.
Diagnostik
- Ernährungsanamnese, Atemtests (z. B. H₂ bei Laktose-/Fruktoseintoleranz).
- Labor, ggf. Stuhluntersuchung und Endoskopie zur Abklärung chronischer oder pathologischer Flatulenz.
Synonyms -
Blähung
|
|
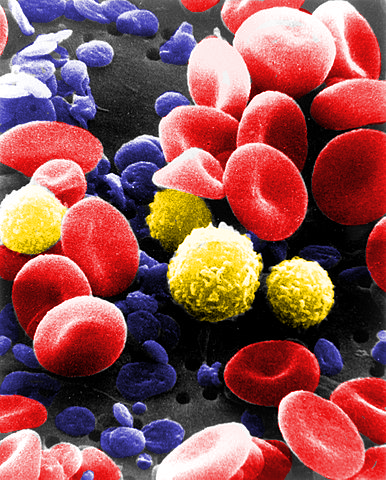
Blut
|
Blut ist ein flüssiges Körpergewebe, das aus Plasma und zellulären Bestandteilen besteht. Es erfüllt zentrale Funktionen in Transport, Immunabwehr, Gerinnung und Homöostase.
Zelluläre Bestandteile
- Erythrozyten (rote Blutkörperchen): Sauerstofftransport mittels Hämoglobin
- Erythrozyten: Frauen: ca. 4,1–5,1 Mio/µl, Männer: ca. 4,5–5,9 Mio/µl
- Hb: Frauen 12–16 g/dl, Männer 13,5–17,5 g/dl
- Hkt: Frauen 37–47 %, Männer 42–52 %)
- Leukozyten (weiße Blutkörperchen): Abwehr von Krankheitserregern (4.000–10.000/µl)
- Thrombozyten (Blutplättchen): Blutgerinnung (150.000–400.000/µl)
Plasma (ca. 55 % des Blutvolumens)
- Wasser: ca. 90 %, Lösungsmittel für Nährstoffe, Ionen und Proteine
- Elektrolyte: z. B. Natrium (135–145 mmol/l), Kalium (3,6–5,0 mmol/l), Calcium (2,2–2,6 mmol/l)
- Proteine:
- Albumin (35–52 g/l): kolloidosmotischer Druck
- Globuline: Transport, Immunabwehr
- Fibrinogen (1,8–3,5 g/l): Blutgerinnung
- Glukose (nüchtern: <100 mg/dl)
- Harnstoff (17–43 mg/dl)
Klinische Relevanz
- Blutuntersuchungen sind essenziell für die Diagnostik zahlreicher Erkrankungen.
- Veränderungen in Zellzahlen oder Plasmabestandteilen geben Hinweise auf Infektionen, Anämien, Entzündungen, Gerinnungsstörungen oder metabolische Erkrankungen.
Synonyms -
blutig,blutige,blutiges
|
|
Blutung
|
Blutung ( Hämorrhagie) bezeichnet das Austreten von Blut aus dem Gefäßsystem in umliegendes Gewebe, in Körperhöhlen oder an äußere Oberflächen. Je nach Lokalisation, Ausmaß und Ursache kann sie harmlos bis lebensbedrohlich sein.
Histologie
- Extravasation von Erythrozyten in das Interstitium oder Lumen
- Frisch: intakte Erythrozyten ohne Entzündung
- Subakut: Hämolyse, Hämosiderinbeladene Makrophagen (Siderophagen)
- Chronisch: Organisation durch Granulationsgewebe und Fibrose möglich
Ursachen
- Gefäßverletzung: Trauma, Operation, vaskuläre Erosion (z. B. Ulkus, Tumor)
- Gefäßwandschäden: Entzündung (Vaskulitis), Nekrose, Infiltration durch Malignome
- Gerinnungsstörungen: Koagulopathien (z. B. Hämophilie, Leberinsuffizienz), Thrombozytopenie, Antikoagulation
- Hypertonie: z. B. spontane intrazerebrale Blutung
Formen (nach Lokalisation)
- Epistaxis: Nasenbluten
- Hämatemesis: Blut im Erbrochenen
- Hämatochezie / Meläna: frisches oder schwarzes Blut im Stuhl
- Hämatothorax / Hämoperitoneum / Hämarthros: Blut in Körperhöhlen
- Ekchymosen / Petechien / Hämatome: Blutung in die Haut oder das Unterhautfettgewebe
Klinische Relevanz
- Histologische Beurteilung wichtig zur Ursachenklärung (z. B. Ulkusblutung, Tumorblutung, vaskulitische Veränderungen)
- Makroskopisch imponiert frisches Blut rot, altes Blut schwarz (Hämoglobinabbau)
- Kann Ausdruck systemischer Erkrankungen oder lokaler Pathologie sein
Synonyms -
Hämorrhagie,Blutungen
|