|
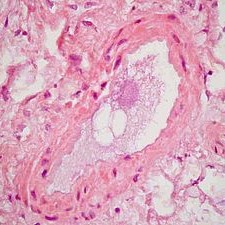
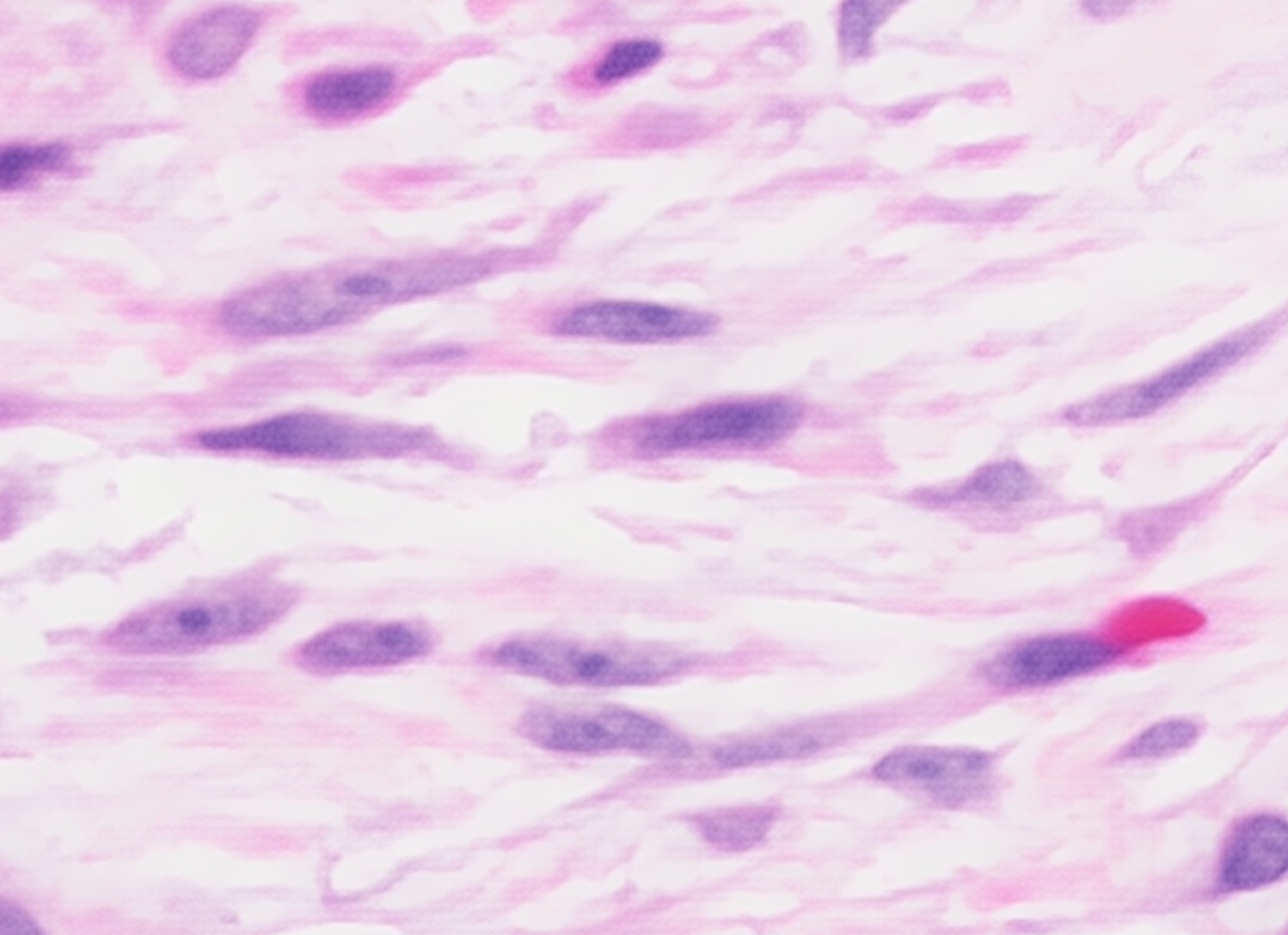
Erythrophagozytose
|
Erythrophagozytose bezeichnet die aktive Aufnahme und intrazelluläre Zerstörung von Erythrozyten durch Phagozyten, v. a. durch Makrophagen und mononukleäre Histiozyten. Es handelt sich um ein pathologisches Zeichen gesteigerter oder fehlgeleiteter Erythrozyten-Elimination.
Pathophysiologie
- Auslöser ist häufig eine Veränderung der Erythrozytenoberfläche durch Autoantikörper, Komplementfaktoren oder oxidative Schäden.
- Makrophagen erkennen diese Erythrozyten über Fc- oder Komplementrezeptoren → Phagozytose.
- Tritt bevorzugt im retikuloendothelialen System (Milz, Leber, Knochenmark) auf.
Vorkommen und klinische Relevanz
- Autoimmunhämolytische Anämie (AIHA): klassischer Befund, v. a. bei IgG- oder C3d-beladenen Erythrozyten.
- Hämophagozytische Lymphohistiozytose (HLH): Teil des Bildes einer überschießenden Immunaktivierung mit Phagozytose aller Blutzellreihen.
- Infektiöse Erkrankungen: z. B. Leishmaniose, EBV, Mykobakterien, Malaria.
- Transfusionsreaktionen, hämolytische Krisen, paraneoplastische Syndrome.
Diagnostik
- Nachweis in Knochenmark- oder Blutausstrichen; Makrophagen mit intrazellulären Erythrozyten oder Fragmenten.
- Typische Färbungen: Pappenheim (May-Grünwald-Giemsa), evtl. Eisenfärbungen (bei Abbauprodukten).
- Bei HLH oft begleitend zu Zytopenien, Hyperferritinämie, Splenomegalie und erhöhtem sIL-2R.
|
|
ESR1
|
Östrogen-Rezeptor 1
ESR1 (Estrogenrezeptor 1, Gen: ESR1 auf Chromosom 6q25.1) kodiert für den Estrogenrezeptor-α (ERα), einen nukleären Rezeptor und Transkriptionsfaktor, der durch das Hormon Estrogen aktiviert wird. ERα spielt eine zentrale Rolle in der Regulation der Genexpression, die mit der Entwicklung und Funktion von Geweben wie Brust, Uterus und Knochen verbunden ist.
Struktur
- Domänen: ERα besteht aus mehreren funktionellen Domänen:
- A/B-Domäne: Ligandenunabhängige transkriptionelle Aktivierungsfunktion (AF-1).
- C-Domäne: DNA-Bindungsdomäne (DBD) mit zwei Zinkfingermotiven.
- D-Domäne: Verbindungsregion.
- E/F-Domäne: Ligandenbindungsdomäne (LBD) mit ligandenabhängiger Aktivierungsfunktion (AF-2).
Pathologische Relevanz
- Brustkrebs: Etwa 70 % der Brustkrebsfälle sind ER-positiv, was bedeutet, dass das Tumorwachstum durch Estrogen gefördert wird. Diese Tumoren sprechen häufig auf endokrine Therapien an.
- ESR1-Mutationen: In metastasiertem, hormonrezeptorpositivem Brustkrebs können Mutationen im ESR1-Gen auftreten, die zu einer Resistenz gegenüber Aromatasehemmern führen.
- Estrogenresistenz: Seltene Mutationen im ESR1-Gen können zu einem Syndrom führen, das durch eine partielle oder vollständige Resistenz gegenüber Estrogenen gekennzeichnet ist, trotz erhöhter Estrogenspiegel im Serum.
Therapeutische Relevanz
- Endokrine Therapie: Bei ER-positivem Brustkrebs werden Therapien eingesetzt, die die Estrogenwirkung blockieren oder die Estrogenproduktion reduzieren, wie Tamoxifen (ein selektiver Estrogenrezeptormodulator) und Aromatasehemmer.
- ESR1-Mutationen: Das Vorhandensein von ESR1-Mutationen kann die Wirksamkeit bestimmter endokriner Therapien (v.a. Aromatase-Inhibitoren) beeinflussen und erfordert möglicherweise alternative Behandlungsstrategien.
Synonyms -
Östrogenrezeptor 1, ESR1-Mutation
|
|
EVG
|
Die Elastica-van-Gieson-Färbung (EvG) ist eine Spezialfärbung zur gleichzeitigen Darstellung von elastischen Fasern, Kollagen und glatter Muskulatur. Sie wird häufig in der Gefäß- und Bindegewebspathologie eingesetzt.
Färbeprinzip
- Resorcin-Fuchsin: Färbt elastische Fasern intensiv violett-schwarz
- Van-Gieson-Lösung: Färbt Kollagenfasern rot und Zytoplasma/Muskulatur gelb
- Ermöglicht kontrastreiche Differenzierung von Gefäßwandschichten und Bindegewebe
Typische Färbemuster
- Elastische Fasern: Schwarzviolett (z. B. in Arterienwänden)
- Kollagen: Leuchtend rot
- Glattmuskulatur und Zytoplasma: Gelblich
Diagnostische Relevanz
- Beurteilung der elastischen Lamellen in Gefäßen (z. B. Arteriitis, Aneurysma)
- Nachweis von Kollagenvermehrung (z. B. Fibrose, Narben)
- Abgrenzung von Tumorstromas und Gefäßinvasion bei Karzinomen
Klinische Anwendungen
- Vaskulitiden: Zerstörung oder Fragmentierung elastischer Lamellen
- Gefäßtumoren: Abgrenzung zur Umgebung anhand der Elastizität
- Fibrosierende Prozesse: Quantifizierung von Kollagenanteilen
Synonyms -
EvG,Elastica-van-Gieson-Färbung
|
|
Exsudat
|
Exsudat ist eine eiweißreiche Flüssigkeit, die durch gesteigerte Gefäßpermeabilität im Rahmen einer entzündlichen Reaktion aus den Kapillaren in das umliegende Gewebe austritt.
Pathophysiologie
- Ausgelöst durch Entzündung (infektiös, autoimmun, physikalisch, chemisch)
- Freisetzung von Mediatoren wie Histamin, Prostaglandinen, Bradykinin
- Erhöhte Permeabilität der Endothelien → Austritt von Plasmaproteinen (z. B. Fibrinogen, Immunglobuline), Zellen (v. a. Leukozyten) und Wasser
Abgrenzung
- Exsudat: eiweißreich (>30 g/L), zellreich, entzündlich bedingt
- Transsudat: eiweißarm (<30 g/L), nicht-entzündlich, z. B. bei Herzinsuffizienz oder Leberzirrhose (hydrostatischer/onkotischer Druck)
Klinische Relevanz
- Exsudate treten z. B. bei Pleuritis, Peritonitis, Perikarditis oder Wundentzündungen auf
- Analyse von Exsudaten (z. B. Pleuraerguss) liefert diagnostische Hinweise auf Ursache und Entzündungsart
Synonyms -
exsudativ,exsudative,Exsudate
|
|
Extrazelluläre Matrix
|
Matrix
Die Matrix bezeichnet in der Histologie die nichtzelluläre, extrazelluläre Grundsubstanz eines Gewebes, die von Zellen gebildet wird und in die sie eingebettet sind. Sie bestimmt maßgeblich die mechanischen, strukturellen und funktionellen Eigenschaften eines Gewebes.
Zusammensetzung
- Fasern: Kollagen (Typ I–IV), Elastin, Retikulin
- Grundsubstanz: Proteoglykane, Glykosaminoglykane (z. B. Hyaluronsäure), Adhäsionsproteine (Fibronectin, Laminin)
- Je nach Gewebe variabel in Dichte und Zusammensetzung (z. B. locker im Mesenchym, fest im Knochen)
Funktion
- Mechanischer Halt, Elastizität, Zug- und Druckfestigkeit
- Signalübertragung (z. B. über Integrine), Zell-Matrix-Interaktion
- Regulation von Proliferation, Migration und Differenzierung
Pathologische Bedeutung
- Degeneration: z. B. bei Arthrose, Fibrosen, nekrotische Matrixveränderungen
- Matrixproduktion durch Tumoren: z. B. Osteoid (Knochenmatrix), Chondroid (Knorpelmatrix), muzinöse Matrix (z. B. bei muzinösen Adenokarzinomen)
- Matrix-Metalloproteinasen (MMPs): Enzyme zur Degradation der ECM – beteiligt an Tumorinvasion und Entzündung
Synonyms -
Extrazellulärmatrix,Matrix,Bindegewebsmatrix,Knochenmatrix
|
|
fäkal-oral
|
Fäkal-oraler Übertragungsweg
Der fäkal-orale Übertragungsweg beschreibt die Infektion durch die Aufnahme von Krankheitserregern aus fäkal kontaminierten Substanzen über den Mund. Dies geschieht meist durch verunreinigtes Wasser, Lebensmittel oder direkten Kontakt.
Mechanismus
- Erreger werden über den Stuhl ausgeschieden und gelangen in die Umwelt
- Übertragung durch mangelnde Hygiene, kontaminierte Nahrungsmittel oder Wasser
- Infektion erfolgt durch orale Aufnahme
Erreger
Prävention
- Handhygiene mit Seife
- Sauberes Trinkwasser und hygienische Lebensmittelzubereitung
- Impfungen (z. B. gegen Hepatitis A, Cholera, Rotavirus)
|
|
Familiäre Häufung
|
Familiäre Häufung beschreibt das gehäufte Auftreten einer bestimmten Erkrankung bei mehreren biologisch verwandten Familienmitgliedern. Sie weist auf eine mögliche genetische Prädisposition hin, kann aber auch durch gemeinsame Umweltfaktoren oder Lebensgewohnheiten mitbedingt sein.
Abgrenzung
- Familiäre Häufung ≠ erbliche Erkrankung: Eine familiäre Häufung impliziert nicht zwangsläufig eine monogen vererbte Erkrankung.
- Multifaktoriell: Kombination aus genetischer Veranlagung und Umwelt (z. B. Diabetes, Brustkrebs, Asthma)
- Monogenetisch: Bei bestimmten familiär gehäuften Erkrankungen liegt ein erbliches Syndrom zugrunde (z. B. Lynch-Syndrom, BRCA1/2)
Klinische Relevanz
- Hinweis auf erhöhtes individuelles Erkrankungsrisiko
- Wichtig für Anamneseerhebung, Risikostratifizierung und ggf. genetische Beratung
- Grundlage für Screening- und Präventionsprogramme (z. B. bei familiärem Brust-, Darm- oder Prostatakrebs)
Synonyms -
familiäre Häufung
|
|
Faszikuläres Wuchsmuster
|
Faszikuläres Wachstum beschreibt ein histologisches Muster, bei dem Tumorzellen in parallelen Bündeln oder Strängen angeordnet sind. Die Zellen verlaufen dabei meist längsgerichtet und erinnern an Muskel- oder Faserbündel.
Histologische Merkmale
- Längs- oder schräg verlaufende Zellstränge („Faszikeln“)
- Oft spindelzellige Zellform
- Wechsel zwischen langen, gestreckten Zellzügen und zellarmen Intervallen möglich
Beispiele für Tumoren mit faszikulärem Muster
- Leiomyom: Gutartiger glatter Muskelzelltumor mit eng gepackten, parallel verlaufenden Zellbündeln
- Leiomyosarkom: Maligner glatter Muskelzelltumor mit teils irregulären Faszikeln
- Fibrosarkom: Maligner Tumor fibroblastärer Herkunft mit typischem „Heringbone“-Muster (fischgrätenartig)
- Schwannom: Antoni-A-Bereiche zeigen ebenfalls ein faszikuläres Wachstum
Klinische Relevanz
- Hinweis auf mesenchymale Differenzierung
- Wichtiger Bestandteil der differenzialdiagnostischen Beurteilung spindelzelliger Tumoren
- Immunhistochemische Marker (z. B. Desmin, SMA, S100) oft zur weiteren Einordnung notwendig
Synonyms -
faszikulär,faszikuläres,Faszikuläres,Faszikuläres Muster
|
|
Fernmetastase
|
Eine Fernmetastase ist eine Tochtergeschwulst, die sich durch Absiedlung von Tumorzellen in entfernten Organen oder Geweben vom Primärtumor bildet. Diese Metastasen entstehen, wenn Tumorzellen in die Blut- oder Lymphbahnen gelangen und sich in Organen wie Leber, Lunge, Knochen oder Gehirn ansiedeln. Fernmetastasen kennzeichnen ein fortgeschrittenes Tumorstadium und verschlechtern oft die Prognose der Erkrankung.
Synonyms -
Fernmetastasen, Fernmetastasierung, fernmetastasiert
|
|
Fettembolie
|
Die Fettembolie ist die systemische Verschleppung von Fetttröpfchen in die Blutbahn, v.a. nach Traumata. Sie führt zu mechanischer Okklusion und toxischen Effekten, oft als Fettembolie-Syndrom manifest.
Ätiologie & Pathophysiologie
- Ätiologie:
- Traumatisch (häufig): Frakturen langer Röhrenknochen/Becken, Weichteilverletzungen.
- Nicht-traumatisch (selten): Pankreatitis, schwere Verbrennungen, Reanimation.
- Pathophysiologie: Fetttröpfchen verursachen mechanische Okklusion kleiner Gefäße (Lunge, Gehirn, Haut). Freigesetzte toxische Fettsäuren schädigen Endothelzellen, lösen Entzündung/Ödembildung aus.
Klinik (Fettembolie-Syndrom)
- Beginn: Klassisch 24-72h post Trauma (auch später).
- Die klassische Gurd-Trias umfasst:
- Respiratorisch: Dyspnoe, Tachypnoe, Hypoxämie bis ARDS.
- Zentral neurologisch: Verwirrtheit, Agitation, fokale Defizite, Koma.
- Dermatologisch: Nicht-blanchierbare Petechien (Thorax, Nacken, Axillen).
- Labor: Anämie, Thrombozytopenie, erhöhte Lipase, CRP, D-Dimere. Evtl. Hypokalzämie bei ARDS.
Diagnose, Therapie & Prognose
- Diagnose: Klinisch anhand der Trias (Gurd-Kriterien). Histologischer Nachweis (Biopsie/Autopsie) beweisend, klinisch selten relevant. Bildgebung (CT) unterstützend.
- Therapie: Supportiv, intensivmedizinisch. Sauerstoff/Beatmung, Flüssigkeits-, Kreislaufstabilisierung. Keine kausale Therapie.
- Prävention: Frühe, stabile Frakturfixation langer Röhrenknochen (<24h). Schonende OP-Techniken.
- Prognose: Potenziell lebensbedrohlich (Letalität 5-15% beim Syndrom). Überlebende erholen sich meist vollständig, neurologische Residuen möglich.
Synonyms -
Fettembolien
|
|
FGFR
|
FGFR1–4 (Fibroblast Growth Factor Receptors) sind eine Familie von Rezeptor-Tyrosinkinasen, die durch die Gene FGFR1 (8p11.23), FGFR2 (10q26.13), FGFR3 (4p16.3) und FGFR4 (5q35.2) kodiert werden. Sie binden verschiedene Fibroblast Growth Factors (FGFs) und steuern Zellproliferation, Differenzierung, Migration und Angiogenese.
Pathologische Relevanz
- Onkogene Aktivierung: Mutationen, Amplifikationen oder Fusionen in FGFR-Genen führen zu einer konstitutiven Signalaktivierung und sind mit Tumorentstehung assoziiert.
- FGFR1: Amplifikationen treten in Lungen-, Brust- und Plattenepithelkarzinomen auf.
- FGFR2: Mutationen oder Fusionen sind bei Endometriumkarzinom, Magen- und cholangiozellulärem Karzinom nachweisbar.
- FGFR3: Punktmutationen wie S249C oder Y373C kommen in Urothelkarzinomen häufig vor.
- FGFR4: Aktivierende Mutationen sind mit hepatozellulärem Karzinom (HCC) assoziiert.
Diagnostik
Therapeutische Relevanz
- FGFR-Inhibitoren: Erdafitinib (Urothelkarzinom), Pemigatinib (Cholangiokarzinom), Futibatinib (HCC).
- Zielgerichtete Therapie: Insbesondere für FGFR2- und FGFR3-alterierte Tumoren.
- Resistenzmechanismen: Sekundäre Mutationen oder alternative Signalwege können zu Resistenzen führen.
Synonyms -
FGFR1,FGFR2,FGFR3,FGFR4
|
|
Fibrin
|
Fibrin ist ein unlösliches Protein, das durch enzymatische Spaltung von Fibrinogen durch Thrombin entsteht und eine zentrale Rolle in der Blutgerinnung spielt. Es bildet ein stabilisierendes Netzwerk innerhalb eines Thrombus und ist Bestandteil des Wundheilungsprozesses.
Pathologische Relevanz
- Fibrinablagerungen sind typisch bei akuten Entzündungen, Ulzerationen, Thrombosen und in Gefäßwänden (z. B. Vaskulitiden).
- Bei Ulzera und Erosionen der Schleimhaut (z. B. Magen, Darm, Haut) findet sich oberflächlich häufig ein fibrinös-exsudativer Belag.
- Fibrin ist wesentlicher Bestandteil von Wundschorf und deckt nekrotisches Gewebe bei der Koagulationsnekrose ab.
Histologische Darstellung
- In der HE-Färbung erscheint Fibrin als amorphes, eosinophiles (rosa) Material, oft schichtweise gelagert oder netzartig.
- Kann mit Spezialfärbungen wie MSB (Martius Scarlet Blue) oder Phosphotungstinsäure-Hämatoxylin (PTAH) differenziert dargestellt werden.
Klinische Bedeutung
- Fibrinablagerungen helfen bei der Beurteilung akuter Entzündungen, Thromben und Ulzerationen.
- Im Wundschorf dient Fibrin als <b"provisorisches matrixmaterial<="" b=""> für Zellmigration und Heilung.</b"provisorisches>
Synonyms -
fibrinös,fibrinöse,fibrinöses,Fibrinauflagerung
|
|
Fibroblast
|
Ein Fibroblast ist eine spezialisierte, spindelförmige Zelle des Bindegewebes, die eine zentrale Rolle bei der Synthese und dem Erhalt der extrazellulären Matrix (EZM) spielt. Fibroblasten sind die Hauptproduzenten von Kollagen, Elastin, Proteoglykanen und anderen Matrixbestandteilen, die die strukturelle Integrität und Funktion des Gewebes gewährleisten.
Funktionen:
- Matrixproduktion: Fibroblasten synthetisieren Kollagene (v. a. Typ I und III), Fibronectin, und Hyaluronsäure.
- Wundheilung: Sie proliferieren und migrieren in verletztes Gewebe, wo sie Narbengewebe bilden.
- Gewebserneuerung: Sie regulieren den Umbau der EZM durch die Produktion von Matrix-Metalloproteinasen (MMPs) und deren Inhibitoren (TIMPs).
- Interaktion mit anderen Zellen: Fibroblasten beeinflussen die Funktion von Immunzellen und Endothelzellen und spielen so eine Rolle bei Entzündungen und Tumorprogression.
In aktivierten Zuständen, z. B. bei Wundheilung oder Tumorbildung, werden Fibroblasten oft als Myofibroblasten bezeichnet, gekennzeichnet durch die Expression von α-Smooth-Muscle-Actin (α-SMA) und erhöhte kontraktile Eigenschaften.
Synonyms -
Fibroblasten,fibroblastär
|
|
Fibrose
|
- Definition: Pathologische Vermehrung von Bindegewebe in Organen oder Geweben.
- Ätiologie: Chronische Entzündungen, ischämische Schäden, toxische Schädigungen, Autoimmunerkrankungen.
- Pathogenese:
- Aktivierung von Fibroblasten und Myofibroblasten.
- Vermehrte Kollagenproduktion (v.a. Typ I und Typ III Kollagen).
- Umbau der extrazellulären Matrix (ECM).
- Progressive Gewebevernarbung und Verlust der normalen Architektur.
- Morphologische Kriterien:
- Vermehrung von kollagenen Fasern im interstitiellen Raum.
- Verminderte Zellzahl, aber vermehrtes Bindegewebe.
- Veränderung der Gewebearchitektur mit Destruktion des funktionellen Parenchyms.
- Ansammlung von ECM-Komponenten (z.B. Proteoglykane).
- Relevanz: Führt zu Funktionsverlust im betroffenen Organ (z.B. Lunge, Leber, Niere).
- Histopathologische Befunde:
- Homogene eosinophile Färbung des kollagenen Bindegewebes.
- Verdickung der Basalmembranen (z.B. bei Kapillaren).
- Fibroblastenproliferation und evtl. Myofibroblastenbildung.
|
|
Fieber
|
Fieber ist eine regulierte Erhöhung der Körperkerntemperatur über den Normwert von ca. 37 °C, meist infolge einer Immunreaktion auf Infektionen, Entzündungen oder andere systemische Reize. Es ist ein Teil der physiologischen Abwehrmechanismen des Körpers.
Medizinische Definition
- Fieber beginnt definitionsgemäß bei einer Körperkerntemperatur ≥ 38,0 °C (rektal gemessen).
- Subfebrile Temperaturen: 37,5 – 37,9 °C.
- Hyperpyrexie: > 41,5 °C – potenziell lebensbedrohlich.
Pathogenese
- Aktivierung von pyrogenen Zytokinen (z. B. IL-1, IL-6, TNF-α) durch Infektionen oder Gewebeschäden.
- Diese beeinflussen das thermoregulatorische Zentrum im Hypothalamus → Sollwertanhebung.
- Folge: Vasokonstriktion, Kältezittern, Muskelaktivität → Temperaturanstieg.
Klinische Relevanz
- Häufiges Leitsymptom bei Infektionen, Autoimmunerkrankungen und malignen Erkrankungen.
- Wichtiger diagnostischer Hinweis bei systemischen Entzündungsreaktionen (z. B. Sepsis, Vaskulitiden).
- Fieberverlauf (kontinuierlich, intermittierend, remittierend) kann diagnostisch richtungsweisend sein.
Synonyms -
febril,febrile,subfebril,subfebrile,Hyperpyrexie
|
/Haemophagozytose/Mikroskopie/Haemophagozytose_CCBYSA40.png)