|
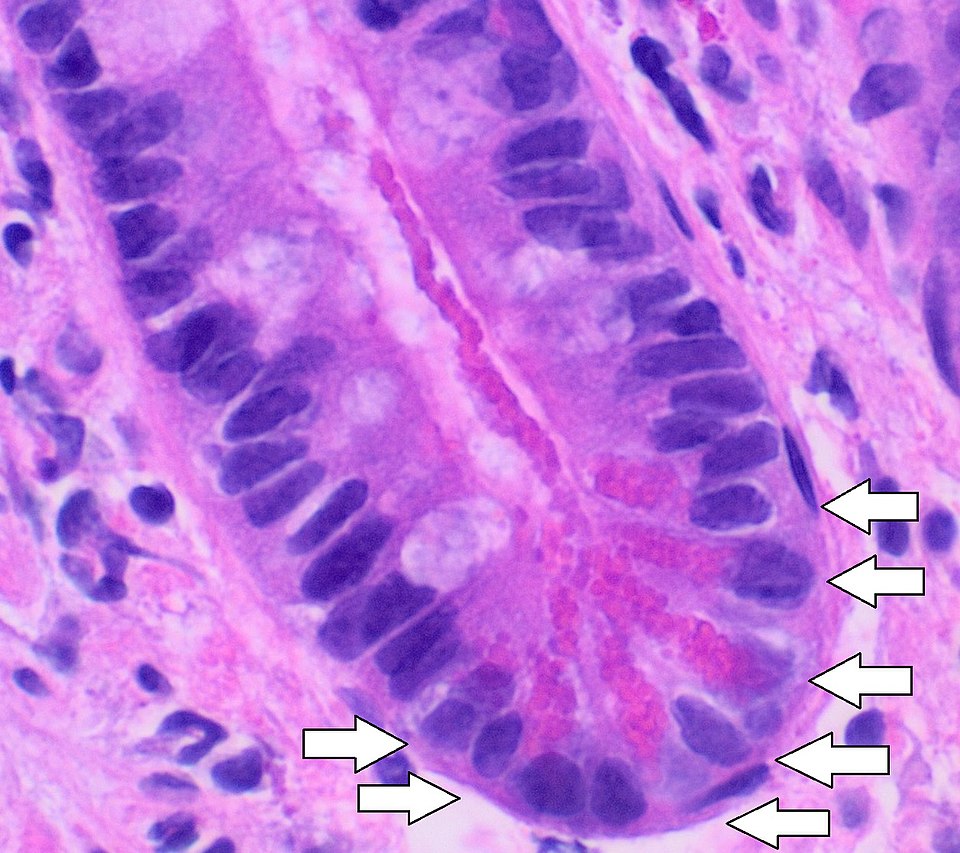
Paneth-Zellen
|
Paneth-Zellen sind spezialisierte exokrine Zellen des Dünndarms, die tief in den Krypten von Lieberkühn, insbesondere im Ileum, vorkommen. Sie spielen eine zentrale Rolle in der angeborenen Immunabwehr des Darms.
Morphologie und Lokalisation
- Lokalisiert in den Krypten des Dünndarms, seltener im Kolon bei chronisch-entzündlichen Darmerkrankungen (CED) als Paneth-Zell-Metaplasie
- Eosinophile, sekretorische Granula mit antimikrobiellen Peptiden
Molekulare Eigenschaften
- Produktion von Defensinen (α-Defensin 5 und 6), Lysozym und Phospholipase A2
- Expression von NOD2, wichtig für die bakterielle Erkennung und Immunantwort
- Wichtige Rolle bei der Darmflora-Homöostase und Barrierefunktion
Klinische Relevanz
|
|
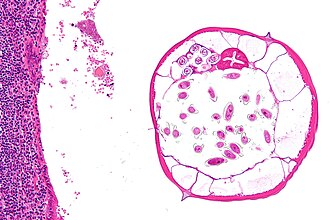
Parasiten
|
Parasiten sind Organismen, die auf Kosten eines menschlichen Wirts leben und sich von dessen Ressourcen ernähren, dabei potenziell Schäden verursachen. Sie können verschiedene Gewebe und Organsysteme befallen und eine Vielzahl von Erkrankungen auslösen.
Einteilung der Parasiten
- Protozoen (Einzellige Parasiten):
- Intestinal: Giardia lamblia, Entamoeba histolytica
- Blut-/Gewebsparasiten: Plasmodium spp. (Malaria), Trypanosoma spp. (Schlafkrankheit)
- Helminthen (Würmer):
- Nematoden (Rundwürmer): Ascaris lumbricoides, Strongyloides stercoralis, Enterobius vermicularis
- Trematoden (Saugwürmer): Schistosoma spp.
- Zestoden (Bandwürmer): Taenia solium, Echinococcus spp.
- Ektoparasiten (äußere Parasiten): Läuse, Milben (z. B. Sarcoptes scabiei, Erreger der Krätze)
Pathophysiologie
- Direkte Gewebeschädigung durch Zellinvasion und Toxine.
- Chronische Entzündungsreaktionen durch Immunaktivierung.
- Nährstoffraub führt zu Mangelerscheinungen (z. B. Eisenmangelanämie bei Hakenwurmbefall).
Klinische Relevanz
- Diagnostik über Mikroskopie, Serologie oder Molekulartests (PCR).
- Therapie abhängig vom Erreger, u. a. Metronidazol (Protozoen), Albendazol (Helminthen), Ivermectin (Ektoparasiten).
- Prävention durch Hygiene, Impfungen (z. B. Malaria-Forschung) und Antiparasitika.
Synonyms -
parasitär,parasitäre,parasitäres
|
|
Parietalzellen
|
Parietalzellen (Belegzellen) sind spezialisierte Zellen der Magenschleimhaut, die für die Produktion von Salzsäure (HCl) und Intrinsic Factor verantwortlich sind. Sie befinden sich in den Drüsen des Fundus und Korpus des Magens und spielen eine zentrale Rolle in der Verdauung und Vitamin-B12-Absorption.
Molekulare Mechanismen
- HCl-Sekretion: Reguliert durch den H+/K+-ATPase (Protonenpumpe)-Komplex in der apikalen Membran
- Stimulation:
- Gastrin: Bindet an CCK-B-Rezeptoren → Aktivierung der H+/K+-ATPase
- Histamin: Bindet an H2-Rezeptoren → cAMP-vermittelte Aktivierung
- Acetylcholin: Bindet an muskarinische M3-Rezeptoren → Aktiviert den IP3/Ca2+-Signalweg
- Hemmer: Protonenpumpen-Inhibitoren (PPI) wie Omeprazol blockieren die HCl-Sekretion
- Intrinsic Factor (IF): Glykoprotein, essenziell für die Vitamin-B12-Resorption im terminalen Ileum
Klinische Relevanz
- Parietalzellen sind Zielstrukturen bei der Behandlung von Gastritis, Ulkuskrankheit und Refluxerkrankung
- Autoimmunzerstörung führt zu atrophischer Gastritis mit Perniziöser Anämie (Vitamin-B12-Mangel)
- PPI-Therapie kann langfristig zu Hypochlorhydrie und Resorptionsstörungen führen
Synonyms -
Parietalzellverlust,Belegzelle,Belegzellen,Belegzellverlust
|
|
PAS
|
PAS (Periodic acid–Schiff) ist eine histochemische Färbung zur Darstellung von Polysacchariden wie Glykogen, Muzinen, Basalmembranen und Pilzen. Sie ist ein wichtiger Bestandteil der Diagnostik in Pathologie und Infektiologie.
Färbeprinzip
- Oxidation von 1,2-Glykolgruppen durch periodische Säure → Bildung von Aldehyden
- Reaktion mit Schiff-Reagenz → magenta-violette Färbung
- Nachweis von Glykogen, Muzinen, Pilzwänden, Basalmembranen
Typische Färbemuster
- Glykogen: Magenta (z. B. in Leberzellen)
- Basalmembranen: Deutlich positiv (z. B. in Niere)
- Pilze: Zellwände intensiv PAS-positiv
- Muzine: Nachweis in muzinösen Adenokarzinomen
Diagnostische Relevanz
- Nachweis von Speicherkrankheiten und Basalmembranveränderungen
- Tumordiagnostik: Mucin-Nachweis in Adenokarzinomen
- Pilzinfektionen: Erkennung invasiver Mykosen
Klinische Anwendungen
- Nephropathologie (z. B. Glomerulonephritiden)
- Lebererkrankungen mit Glykogenvermehrung
- Infektiologie: Candida-, Aspergillus-Nachweis
Synonyms -
PAS-Färbung,PAS-Reaktion
|
|
Pathogenese
|
Pathogenese bezeichnet die Entstehung und Entwicklung einer Erkrankung von den initialen Ursachen über molekulare und zelluläre Mechanismen bis hin zu den klinischen Manifestationen.
Grundlegende Mechanismen der Pathogenese
- Infektiöse Pathogenese: Vermehrung und Schädigung durch Mikroorganismen (z. B. bakterielle Toxine, virale Zytopathie).
- Entzündliche Pathogenese: Aktivierung des Immunsystems, Freisetzung proinflammatorischer Zytokine, Gewebeschädigung.
- Neoplastische Pathogenese: Genetische und epigenetische Veränderungen führen zu unkontrolliertem Zellwachstum.
- Degenerative Pathogenese: Alterungsprozesse, oxidative Schäden und Proteinfehlfaltung (z. B. Alzheimer, Arthrose).
- Autoimmunpathogenese: Dysregulierte Immunantwort gegen körpereigene Strukturen (z. B. Lupus erythematodes, Morbus Crohn).
Klinische Relevanz
- Verständnis der Pathogenese ist essenziell für die Entwicklung gezielter Therapieansätze.
- Präzise Pathogenesemodelle ermöglichen die Identifikation neuer Biomarker.
- Moderne Therapien greifen spezifisch in pathogenetische Mechanismen ein (z. B. PARP-Inhibitoren bei BRCA-mutierten Tumoren).
Synonyms -
pathogenetisch,pathogenetische
|
|
Pathologische Fraktur
|
Eine pathologische Fraktur ist ein Knochenbruch infolge struktureller Schwächung durch eine vorausgehende pathologische Veränderung des Knochens, meist ohne adäquates Trauma. Die Fraktur ist Ausdruck einer minderfesten Knochenstruktur und tritt oft spontan oder bei geringfügiger Belastung auf.
Ursachen
- Neoplastisch: Knochenmetastasen, Multiples Myelom, primäre Knochentumoren (z. B. Osteosarkom)
- Metabolisch: Osteoporose, Osteomalazie, Hyperparathyreoidismus
- Entzündlich: Chronische Osteomyelitis
- Genetisch: Osteogenesis imperfecta, M. Paget (in Spätstadien)
Pathologie
- Histologie: Frakturspalt, reaktive Umbauzonen, evtl. Tumorinfiltration oder Infektionszeichen
- Oft keine oder minimale Traumaassoziation in der Anamnese
Klinische Bedeutung
- Hinweis auf zugrunde liegende Erkrankung – Anlass zur differenzialdiagnostischen Abklärung
- Therapie richtet sich nach Frakturversorgung plus Behandlung der Grunderkrankung
- In onkologischen Fällen oft erstes Symptom einer malignen Grunderkrankung
|
|
PCR
|
PCR ( Polymerase-Kettenreaktion) ist ein in-vitro-Amplifikationsverfahren zur Vervielfältigung spezifischer DNA-Abschnitte. Entwickelt 1983 von Kary Mullis, bildet sie heute ein zentrales Werkzeug in der molekularen Pathologie, Mikrobiologie, Humangenetik und Tumordiagnostik.
Prinzip und Ablauf
- Die Methode basiert auf zyklischer Denaturierung der doppelsträngigen DNA, Annealing von spezifischen Primern und Elongation durch eine thermostabile DNA-Polymerase (z. B. Taq-Polymerase).
- Durch wiederholte Zyklen wird der Ziel-DNA-Abschnitt exponentiell amplifiziert.
Pathologische Relevanz
- Nachweis spezifischer Pathogene (z. B. HPV, CMV, Mycobacterium tuberculosis).
- Identifikation somatischer Mutationen in Tumorgewebe (z. B. KRAS-, EGFR-, BRAF-Mutationen).
- Erkennung minimaler Resterkrankung (MRD) in hämatologischen Neoplasien.
- Nachweis klonaler Umlagerungen bei Lymphomen (IGH-, TCR-Gen-Rearrangements).
Methodische Varianten
- RT-PCR: Nachweis von RNA durch vorherige Umwandlung in cDNA mittels Reverse Transkriptase.
- qPCR (Real-Time-PCR): Quantifizierung der DNA-Amplifikation in Echtzeit mittels Fluoreszenz.
- Digitale PCR: Hochsensitive Detektion seltener Mutationen durch absolute Quantifizierung.
Vorteile und Limitationen
- Vorteile: Hohe Sensitivität und Spezifität, kurze Durchlaufzeiten, geringe Probenmengen erforderlich.
- Limitationen: Anfällig für Kontamination, erfordert präzise Primerdesign, keine direkte Aussage über Proteinexpression.
Synonyms -
Polymerase-Kettenreaktion
|
|
Penetranz
|
- Definition: Penetranz beschreibt das Ausmaß, in dem ein genetisches Merkmal (Genotyp) in einem Individuum zum Ausdruck kommt (Phänotyp).
- Komplette Penetranz: Wenn ein genetischer Defekt bei allen Trägern des entsprechenden Genotyps zum Ausdruck kommt (100%).
- Unvollständige Penetranz: Nicht alle Träger eines mutierten Gens zeigen das entsprechende Merkmal oder die Krankheit. Beispiel: Nur ein Teil der Individuen entwickelt Symptome trotz Vorliegen des Defekts.
- Ursachen:
- Genetische Variabilität
- Umweltfaktoren
- Epigenetische Modifikationen
- Bedeutung: Klinische Relevanz für die Risikoeinschätzung bei genetischen Erkrankungen.
- Beispiel: Hereditäre Brust- und Eierstockkrebs-Syndrome (BRCA1/BRCA2-Mutationen) können eine unvollständige Penetranz aufweisen – nicht jede betroffene Person erkrankt zwangsläufig.
|
|
Perineuralscheideninfiltration
|
Die Perineuralscheideninfiltration (PNI) beschreibt das Eindringen von Tumorzellen in oder entlang von peripheren Nerven und deren Hüllstrukturen (Perineurium). Sie ist ein häufiges Merkmal aggressiver Tumoren, wie z. B. Pankreas-, Prostata- und Kopf-Hals-Tumoren, und korreliert mit einer schlechteren Prognose, da sie die Tumorausbreitung und Schmerzsyndrome fördert.
Molekulare Mechanismen:
PNI wird durch eine komplexe Interaktion zwischen Tumorzellen, Nerven und der extrazellulären Matrix ermöglicht, darunter:
- Neurotrophine: Tumorzellen exprimieren und nutzen Neurotrophine (z. B. NGF, GDNF), die normalerweise Nervenwachstum fördern, um das Nervengewebe zu infiltrieren.
- Adhäsionsmoleküle: Moleküle wie NCAM und L1CAM erleichtern die Bindung von Tumorzellen an perineurale Strukturen.
- Proteasen: Matrix-Metalloproteinasen (MMPs) und Serinproteasen bauen die Perineuralscheidenmatrix ab und ermöglichen das Eindringen von Tumorzellen.
- Chemokinachsen: Interaktionen wie CXCR4/CXCL12 fördern die Migration von Tumorzellen entlang von Nerven.
Diese Mechanismen verdeutlichen, wie Tumorzellen das Nervengewebe aktiv nutzen, um ihre Ausbreitung zu erleichtern.
Synonyms -
Pn1
|
|
Periost
|
Das Periost ist die gut vaskularisierte, schmerzempfindliche Bindegewebsschicht, die die äußere Oberfläche von Knochen bedeckt (außer an Gelenkflächen). Es ist funktionell wichtig für Knochenwachstum, -ernährung, -regeneration und als Ansatzpunkt für Sehnen und Bänder.
Schichten
- Stratum fibrosum: Äußere, kollagenfaserreiche Schicht mit Sharpey-Fasern → Sehnenansatz
- Stratum cambium: Zellreiche, osteogene Innenschicht mit Osteoprogenitorzellen und Blutgefäßen
Funktion
- Enthält osteogene Vorläuferzellen (v. a. bei Frakturheilung aktiv)
- Versorgt den äußeren kortikalen Knochen über Gefäße und Nerven
- Reizbar: Schmerzquelle bei Periostreizung oder -infiltration
Klinisch-pathologische Bedeutung
- Periostreaktion: Zeichen einer Irritation durch Trauma, Infektion oder Tumor (z. B. Zwiebelphänomen bei Ewing-Sarkom)
- Periostitis: Entzündliche Reaktion bei Infektion oder chronischer Reizung
- Wichtiger Ort der Frakturheilung (Kallusbildung aus Periostzellen)
Synonyms -
periostal,periostale,periostales
|
|
Peritonealkarzinose
|
Die Peritonealkarzinose bezeichnet das flächenhafte Auftreten von Tumorzellabsiedlungen (Metastasen) auf dem Peritoneum (Bauchfell), einer dünnen Gewebeschicht, die die Bauchhöhle und die inneren Organe auskleidet. Diese Form der Metastasierung entsteht häufig bei fortgeschrittenen Tumoren des Magen-Darm-Trakts (z. B. Magen-, Darm- oder Pankreaskarzinome) oder des Ovars (Eierstockkrebs). Die Tumorzellen verbreiten sich dabei meist über die freie Bauchhöhle, heften sich an das Peritoneum an und bilden multiple, teils zusammenfließende Knoten. Die Peritonealkarzinose ist oft mit einer schlechten Prognose verbunden und kann zu Komplikationen wie Aszites und Organfunktionsstörungen führen.
|
|
Perniziöse Anämie
|
Perniziöse Anämie ist eine Form der megaloblastären Anämie, die durch einen Vitamin-B12-Mangel infolge einer Autoimmun-Gastritis mit Verlust der Belegzellen und des intrinsischen Faktors verursacht wird. Dadurch wird die intestinale Resorption von Vitamin B12 gestört.
Pathophysiologie
- Zerstörung der Belegzellen durch Autoantikörper → Mangel an intrinsischem Faktor
- Vitamin-B12 kann im terminalen Ileum nicht aufgenommen werden → gestörte DNA-Synthese
- Folge: megaloblastäre hämatopoetische Veränderungen und neurologische Symptome
Typische Laborbefunde
Histologie
Klinische Relevanz
- Anämie-Symptome: Müdigkeit, Blässe, Dyspnoe
- Neurologisch: Parästhesien, Gangunsicherheit (funikuläre Myelose)
- Erhöhtes Risiko für Magenkarzinom durch chronisch-atrophische Gastritis
Synonyms -
perniziöse Anämie
|
|
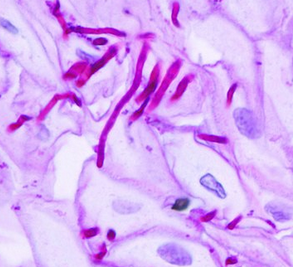
Pilze
|
Pilze (Fungi) sind eukaryotische Mikroorganismen, die sowohl als Kommensalen als auch als opportunistische Pathogene im menschlichen Körper vorkommen. Sie umfassen Hefen, Schimmelpilze und dimorphe Pilze. In der Medizin spielen sie eine wichtige Rolle bei Infektionen, v. a. bei immungeschwächten Patienten.
Klassifikation (medizinisch relevant)
- Hefepilze: z. B. Candida spp., Cryptococcus neoformans
- Schimmelpilze: z. B. Aspergillus spp., Fusarium, Mucorales
- Dimorphe Pilze: z. B. Histoplasma, Blastomyces – temperaturabhängiger Wechsel zwischen Hefe- und Myzelform
- Dermatophyten: z. B. Trichophyton, Microsporum – verursachen oberflächliche Mykosen (Haut, Haare, Nägel)
Pathophysiologie
- Pilze dringen bei gestörter Immunabwehr oder Barrierefunktion in Gewebe ein
- Virulenzfaktoren: Adhäsine, Biofilmbildung, Hyphenbildung, Enzyme (z. B. Proteasen, Phospholipasen)
- Aktivierung der angeborenen Immunantwort über Dectin-1, Toll-like-Rezeptoren u. a.
Klinische Relevanz
- Oberflächliche Mykosen: Haut, Nägel, Schleimhäute (z. B. Soor, Tinea)
- Systemmykosen: Invasive Infektionen bei Immunsuppression (z. B. invasive Aspergillose, Candidämie)
- Diagnostik: Histologie (PAS, Grocott), Kultur, PCR, Antigennachweise (z. B. Galaktomannan, β-D-Glucan)
- Therapie: Antimykotika wie Azole, Amphotericin B, Echinocandine
Synonyms -
Mykosen,Mykose,Pilzen
|
|
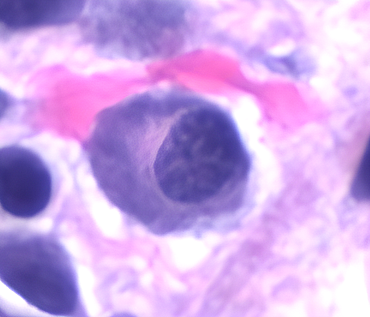
Plasmazelle
|
Plasmazellen sind terminal differenzierte B-Lymphozyten, die auf die Produktion und Sekretion von Antikörpern spezialisiert sind. Sie spielen eine zentrale Rolle in der humoralen Immunantwort.
Morphologie
- Ovaler Zellkörper mit exzentrisch gelegenem, speichenradartigem Zellkern
- Basophiles Zytoplasma mit ausgeprägtem rauem endoplasmatischem Retikulum (rER)
- Perinukleäre Aufhellung durch Golgi-Apparat
Funktion
- Produktion von Immunglobulinen (IgA, IgG, IgM, IgE, IgD)
- Langfristige humorale Immunantwort durch Antikörpersezernierung
- Aktivierung durch Antigenkontakt und Interaktion mit T-Helferzellen
Lebensdauer
- Kurze Lebensdauer: Tage bis wenige Wochen (in peripheren Geweben nach akuter Infektion)
- Langlebige Plasmazellen: Monate bis Jahre (v. a. im Knochenmark, sezernieren Antikörper langfristig)
Klinische Relevanz
- Erhöhte Plasmazellzahlen bei chronischen Entzündungen und Autoimmunerkrankungen
- Plasmazell-Neoplasien wie multiples Myelom oder Plasmozytom
- Wichtiger Bestandteil der immunhistologischen Diagnostik (CD138+, CD38+, MUM1+, CD19-, CD20-)
Synonyms -
Plasmazelle,Plasmazellinfiltration,Plasmazellen
|
|
Polarisation
|
Polarisation bezeichnet in der histologischen Diagnostik die Verwendung von polarisiertem Licht, um doppelbrechende Strukturen in Gewebepräparaten sichtbar zu machen. Sie dient als ergänzende Technik zur Lichtmikroskopie, v. a. zur Unterscheidung von exogenen Partikeln und kristallinen Substanzen.
Prinzip
- Zwei senkrecht zueinander stehende Polarisationsfilter (Polarisator unten, Analysator oben) werden in den Strahlengang eingebracht → linear polarisiertes Licht wird blockiert, sofern es seine Schwingungsebene nicht verändert
- Bestimmte Substanzen (z. B. Kristalle, Fasern, Silikate) sind anisotrop und verändern die Lichtwellenrichtung → Doppelbrechung
- Diese Strukturen erscheinen unter polarisiertem Licht hell auf dunklem Hintergrund
- Isotrope Substanzen (z. B. Kohlenstoff, Hämosiderin, Melanin) bleiben lichtundurchlässig/schwarz
Typische Anwendungen
- Silikose: Nachweis doppelbrechender Silikatpartikel in Lungenmakrophagen
- Asbestose: Identifikation von asbestassoziierten Körperchen (teilweise doppelbrechend)
- Gicht / Pseudogicht: Polarisierbare Harnsäure- oder Pyrophosphatkristalle in Gelenkflüssigkeit
- Amyloid: Nach Kongo-Rot-Färbung → grün-gelbe Birefringenz im polarisierten Licht
Diagnostische Bedeutung
- Hilfe bei der Unterscheidung von Pigmenten: z. B. Anthrakose (nicht polarisiert) vs. Silikose (polarisiert)
- Nachweis exogener Partikel bei Pneumokoniosen, Fremdkörpern
- Keine Färbung notwendig – viele doppelbrechende Substanzen sind nativ erkennbar
Synonyms -
Polarisiertes Licht,Doppelbrechung,doppelbrechend
|